対象となる疾患
- 骨折・捻挫・脱臼
- 変形性膝関節症(変形性関節症)
- 腱鞘炎
- 肩関節周囲炎(五十肩)
- 腰痛・頚部痛
- 痛風・偽痛風
- 骨粗鬆症
骨折・捻挫・脱臼
整形外科の基本的範疇でありますから、診察、レントゲン検査でしっかり診断、治療ができます。ギプス治療、装具療法、整復治療を行います。MRIやCTなどの精密検査が必要な場合は近隣の医療機関に検査依頼ができます。また、手術加療が望ましい場合は、信頼できる医療機関を紹介させていただきます。
変形性膝関節症(変形性関節症)
変形性関節症は、運動器領域で最も多い疾患の1つで、軟骨がすり減って、関節の変形、疼痛、歩行障害によって日常生活機能を低下させる重大な生活習慣病で、わが国では罹患率1000万人以上といわれています。各関節に生じ得ますが、最も多いのが膝で、手の指に見られたものはヘバーデン結節やブシャール結節と言われ、股関節、肘関節にも生じます。膝や股関節といった下半身に生じた変形性関節症はしばしば疼痛のために歩行障害を呈します。診察とレントゲンで診断、評価します。残念ながら変形性関節症の進行を防止、治癒させる根本的な治療法はないため、消炎鎮痛剤の内服・外用、ヒアルロン酸関節注射、リハビリテーション、装具療法を行い、うまく付き合っていくことになります。それらの治療に抵抗する場合は、人工関節をはじめとする手術加療を信頼できる医療機関に紹介します。
腱鞘炎
指が曲がったまま伸ばせない、伸ばすときにカクっとなるなどの症状は手の指の腱鞘炎で、別名「ばね指」とも言います。また手首の親指側の痛み(ドケルバン病)や肘の外側のでっぱりの痛み(テニス肘)なども腱鞘炎の症状です。診察、レントゲン、超音波検査などで診断し、腱鞘内に注射することで多くの場合は軽快します。症状が短期間に繰り返す場合や難治性の場合は手術加療が望ましい場合有りますので、その場合は信頼できる医療機関に紹介します。
肩関節周囲炎(五十肩)
怪我をした覚えがないのに生じる肩の痛みと腕が上がらないといった症状が特徴的で、中年以降特に50歳前後に生じるものをいわゆる「五十肩」と言います。原因ははっきりとは解明されていませんが、加齢によって肩のまわりの腱板という筋肉の血行不良が徐々にすすみ、ちょっとした損傷で周囲に炎症を引きおこすことで関節の周りの袋の炎症(肩峰下滑液包炎)や関節内の炎症を引き起こすことが原因といわれています。痛みが強い急性期には消炎鎮痛剤の内服・外用やステロイド関節内注射などを行い、痛みのピークが過ぎれば、肩の動きを取り戻すリハビリテーションや場合によってヒアルロン酸注射を行います。放置しておいては、関節が固く固まってしまうため、関節を動かすリハビリをすることが大切です。
腰痛、頚部痛
腰痛、頚部痛の原因はさまざまですが、脊椎圧迫骨折、加齢による変形性脊椎症、若年でも生じる椎間板ヘルニア、姿勢や筋肉由来の疼痛などがあります。診察、レントゲンによって診断します。手足に放散するしびれや疼痛が伴う場合もあり、そのような場合はMRI検査が必要になります。当院にはMRIがないため必要な場合は近隣の病院へ検査依頼をすることができます。消炎鎮痛剤の内服・外用、日常生活の注意、リハビリでの牽引療法、温熱療法、ウォーターベッドなどが奏功します。手足の神経障害が重篤な場合は腰部脊柱管狭窄症や頚椎症性脊髄症といった手術加療が必要な疾患の場合がありますので、その際は信頼できる医療機関に紹介します。
痛風、偽痛風
痛風とは尿酸が身体の中にたまって、関節の中に結晶として沈着することにより急激な関節炎、関節痛をおこす病気です。特徴的なのは足の親指(母趾)の付け根に生じるものですが、足首やその他の関節に生じることもあります。診察、血液検査、レントゲン、場合により超音波検査などによって診断します。痛みの強い急性期は消炎鎮痛剤の内服、注射などで治療しますが、血液中の尿酸値が高い状態が持続しますと何度も痛風発作を繰り返したり、血管や内臓にも悪影響を及ぼすため、尿酸値を下げる薬を内服する必要があります。最近は尿酸値を下げる良い薬が出ていますので、適切に薬を内服できれば健康な状態が保てます。通常は、痛風が原因で手術にいたる場合はありません。
偽痛風とは、名前が痛風とよく似ているので間違えやすいのですが、ピロリン酸カルシウムというカルシウムの結晶が関節軟骨、腱などに沈着して急激な関節炎をおこす病気です。痛風とは原因が異なりますが急激に関節の腫れ、発赤、痛みがでる症状は痛風に似ているので偽の痛風と書いて偽痛風と呼ばれます。最も多いのは膝関節ですが、手首、足首、肘、股関節、頸椎など様々な部位に生じることがあります。診察、血液検査、レントゲン、関節液穿刺検査、場合により超音波検査などによって診断します。関節液検査でピロリン酸カルシウム結晶が同定できれば、確定診断になります。消炎鎮痛剤の内服だけで軽快する場合もありますが、ステロイド関節注射が奏功することが多いです。症状を繰り返したり、すでに変形性関節症の変形が強い場合は、手術的に関節洗浄や人工関節手術が望ましい場合があります。
骨粗鬆症
骨粗鬆症とは
骨粗鬆症とは、加齢・生活習慣などにより骨がすかすかになって骨折しやすくなる病気(状態)で、2000年の米国立衛生研究所(NIH)におけるコンセンサス会議で、「骨強度の低下を特徴とし、骨折のリスクが増大しやすくなる骨格疾患」と定義することが提案され、また骨強度は骨密度と骨質の2つの要因からなり、骨強度の説明要因の70%が骨密度、30%が骨質とされています。骨粗鬆症自体は無症状で、骨折して初めて疼痛や変形などの症状が出現します。2005年の年齢別人口構成では、日本では40歳以上の骨粗鬆症患者は1280万人(男性300万人、女性980万人)と推計され、10年以上たった現在ではもっと増加しているものと考えられます。この骨粗鬆症の問題点は、骨折特に大腿骨近位部骨折は移動能力や生活機能の低下だけでなく、寝たきりや死亡率の上昇につながることです。現代のように核家族した家族構成では、移動能力の低下に伴う老々介護、家族による介護の負担、施設入所などが必要となることが多く、寿命が延びている一方で、骨折を生じることにより健康寿命が損なわれます。そうならないためには、骨折の発生予防のため、骨粗鬆症のしっかりとした診断と治療が必要になってきます。
骨粗鬆症の診断
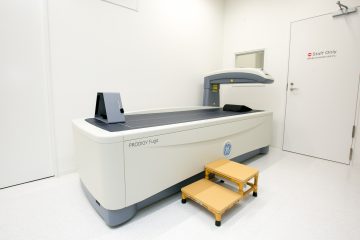
骨粗鬆症の診断は、2015年の最新版の骨粗鬆症の予防と治療ガイドラインにのっとって診断します。まず患者さんの問診を行い、骨折や腰背部痛の有無をしらべ、診察、レントゲン検査で、知らないうちに背骨が骨折していないかどうか(脆弱性骨折の有無)を調べ、骨密度測定をし、血液尿検査、他の骨粗鬆症を引き起こす病気を併発していないかどうかを調べて判断します。この際の骨密度測定は、DXA(デキサ)法で腰椎と大腿骨を測定することが推奨されており、当院ではDXA法で腰椎と大腿骨の骨密度を測定できる骨密度測定装置を備えており、正確に骨密度評価を行うことができます。また、血液尿検査では、外部委託検査ではありますが、骨の新陳代謝の目安である骨代謝マーカーを測定することができ、現在の状態、治療の反応性を評価することができます。
治療方法
治療は食事指導、運動指導に加えて、薬物療法になります。骨粗鬆症の薬も昨今たくさんの薬が発売されるようになり、適切な薬剤を選択することが重要です。分類すると、カルシウム薬、選択的エストロゲン受容体モジュレーター(SERM:女性ホルモンのうち、骨に作用する部分だけを抽出したもの)(ラロキシフェン(エビスタ®)、バゼドキシフェン(ビビアント®))、活性型ビタミンD薬(アルファカルシドール(アルファロール®、ワンアルファ®)、エルデカルシトール(エディロール®)、カルシトリオール(ロカルトロール®))、ビタミンK薬(メナテトレノン(グラケー®))、カルシトニン薬(エルシトニン®注射)、副甲状腺ホルモン薬(テリパラチド注射(フォルテオ®、テリボン®))、ビスホスホネート薬(アレンドロン酸(ボナロン®、フォサマック®)、リセドロン酸(ベネット®、アクトネル®)、ミノドロン酸(ボノテオ®、リカルボン®)、イバンドロン酸(ボンビバ®注射、ボンビバ®錠)、ゾレドロン酸(リクラスト®点滴))、抗RANKL抗体薬(デノスマブ(プラリア®注射))、抗スクレロスチン抗体(ロモソズマブ(イベニティ®注射))に分けられます。ガイドラインにも骨粗鬆症の状態によって、薬剤の推奨度が示されています。当院では、上記のような診断過程を経て、適切な薬物治療を提案させていただきます。